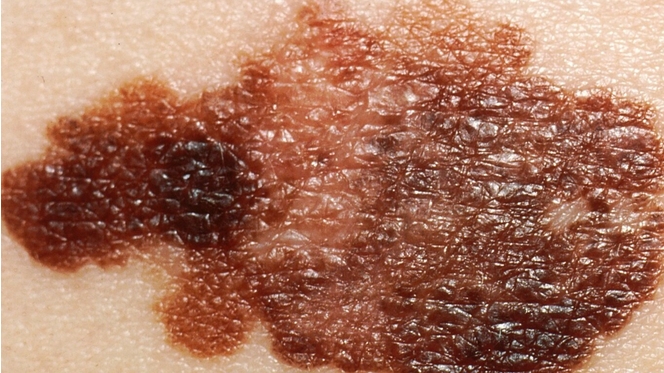
Le mélanome, cette forme agressive de cancer de la peau, est loin d'être anodin. C'est le cinquième cancer le plus fréquent chez l'adulte, et près de la moitié des cas de mélanome avancé échappent aux traitements immunothérapiques actuels. Le taux de survie pour ces formes résistantes ne dépasse souvent pas quelques années. Autant dire que le champ de bataille est rude. C'est dans ce contexte difficile que le RP1 entre en scène. Injecté directement dans les tumeurs (en surface ou en profondeur), ce virus a montré une capacité bluffante à faire régresser la maladie, et pas seulement sur le site d'injection. Cela suggère une action systémique, touchant le cancer dans tout l'organisme. Un véritable espoir pour ceux qui n'avaient plus d'options.
Comment ce virus transformé s'attaque-t-il au cancer ?
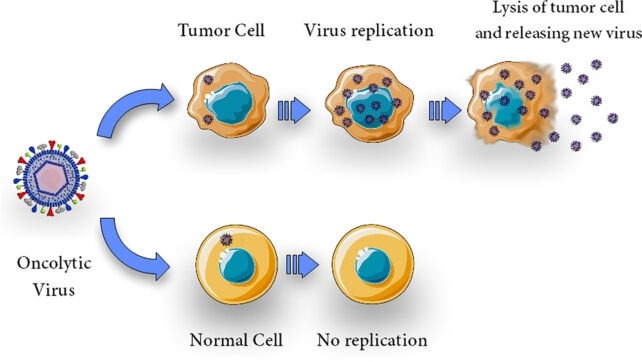
L'idée d'utiliser des virus pour combattre le cancer n'est pas nouvelle, elle remonte à plus d'un siècle ! Mais "infecter" volontairement des patients avec des virus sauvages, c'est hyper risqué. Depuis les années 90, les biologistes s'échinent à modifier génétiquement ces agents pour les rendre inoffensifs pour les cellules saines, tout en les transformant en redoutables tueurs de tumeurs. C'est le principe de l'oncovirothérapie. Le RP1, un virus de l'herpès simplex de type 1 (HSV-1) remanié, agit en deux temps.
Le virus commence par une attaque frontale : il infecte et fait exploser les cellules cancéreuses. Cette implosion, loin d'être vaine, libère alors des antigènes, véritables signaux d'alarme pour le système immunitaire du patient. C'est une sorte de coup double fulgurant : le virus mène l'assaut, puis il apprend au corps à se défendre lui-même contre l'ennemi, même loin du foyer initial. Une tactique de combat redoutablement ingénieuse qui ouvre de vastes horizons.
Pourquoi la combinaison RP1 et Nivolumab est-elle si efficace ?
L'essai clinique de phase 1/2, qui a enrôlé 140 patients, a testé le RP1 en combinaison avec le nivolumab (connu sous le nom commercial Opdivo), une immunothérapie déjà existante. Ce duo semble vraiment délivrer un double coup de poing au mélanome. Près d'un tiers des patients a répondu positivement aux injections combinées. Parmi ces patients ayant répondu favorablement au trairement, entre 80 et 90 % ont vu leurs tumeurs réduire de plus de 30 %. Mieux encore, près d'un sur six a même connu une disparition complète de toutes les tumeurs !
Le nivolumab aide les cellules T du système immunitaire à combattre les tumeurs, et le RP1, en plus de ses effets directs, amplifie cette réponse immunitaire générale. Le Dr. Gino Kim In, oncologue à l'Université de Californie du Sud, est formel : cette synergie est "très encourageante", surtout pour les cas avancés qui ne répondent plus aux traitements classiques. Et bonne nouvelle, le RP1, bien que dérivé de l'herpès, ne provoque pas cette maladie.
Quelle est la position de la FDA et les prochaines étapes ?
Les résultats initiaux de cet essai ont tellement intrigué la Food and Drug Administration (FDA) américaine que l'agence lui a accordé un "examen prioritaire" plus tôt cette année. La décision de la FDA concernant l'approbation du RP1 en combinaison avec le nivolumab est attendue pour le 22 juillet 2025. Si le feu vert est donné, cette thérapie pourrait rapidement être disponible pour les patients atteints de mélanome avancé résistant aux traitements. C'est une échéance cruciale pour Replimune Group, Inc., la société de biotechnologie qui sponsorise la recherche. En parallèle, un essai de phase 3, beaucoup plus vaste, est déjà en cours avec plus de 400 participants à travers le monde. Cela montre la confiance dans le potentiel de cette nouvelle approche. Le Dr. In est optimiste : "Je pense que les virus oncolytiques vont ouvrir une nouvelle approche importante pour lutter contre le cancer chez certains patients dans un avenir proche."
Foire Aux Questions (FAQ)
Qu'est-ce que le RP1 et comment agit-il contre le cancer ?
Le RP1 est un virus de l'herpès simplex (HSV-1) génétiquement modifié. Il agit en infectant et en détruisant directement les cellules cancéreuses (oncolyse) et en stimulant le système immunitaire du patient pour qu'il cible et élimine d'autres cellules tumorales dans tout le corps.
Le RP1 peut-être utilisé pour d'autres types de cancers ?
Bien que les essais actuels se concentrent sur le mélanome avancé, le mécanisme d'action du RP1 n'est pas spécifique à ce seul type de cancer. Les chercheurs estiment qu'il pourrait potentiellement être efficace pour traiter d'autres formes de cancer, notamment ceux qui sont protégés par un environnement immunosuppresseur (comme les tumeurs cérébrales).
Quand le traitement RP1 pourrait-il être disponible ?
La FDA doit rendre sa décision sur l'approbation du RP1 d'ici le 22 juillet 2025. Si l'approbation est accordée, il pourrait être disponible pour certains patients atteints de mélanome avancé résistant aux traitements très prochainement. Un essai clinique de phase 3, plus étendu, est également en cours pour confirmer ces résultats.